À 35 ans, vous courez deux fois par semaine. Une gêne s’installe au genou, vous consultez, et le mot « arthrose » tombe. La réaction est souvent la même : « mais je suis trop jeune pour ça ». La réponse mérite quelques nuances. Près d’un tiers des personnes diagnostiquées avec une arthrose du genou ont eu leurs premiers symptômes avant 40 ans². Et la maladie elle-même, mieux comprise depuis dix ans, n’est plus tout à fait celle qu’on imaginait.
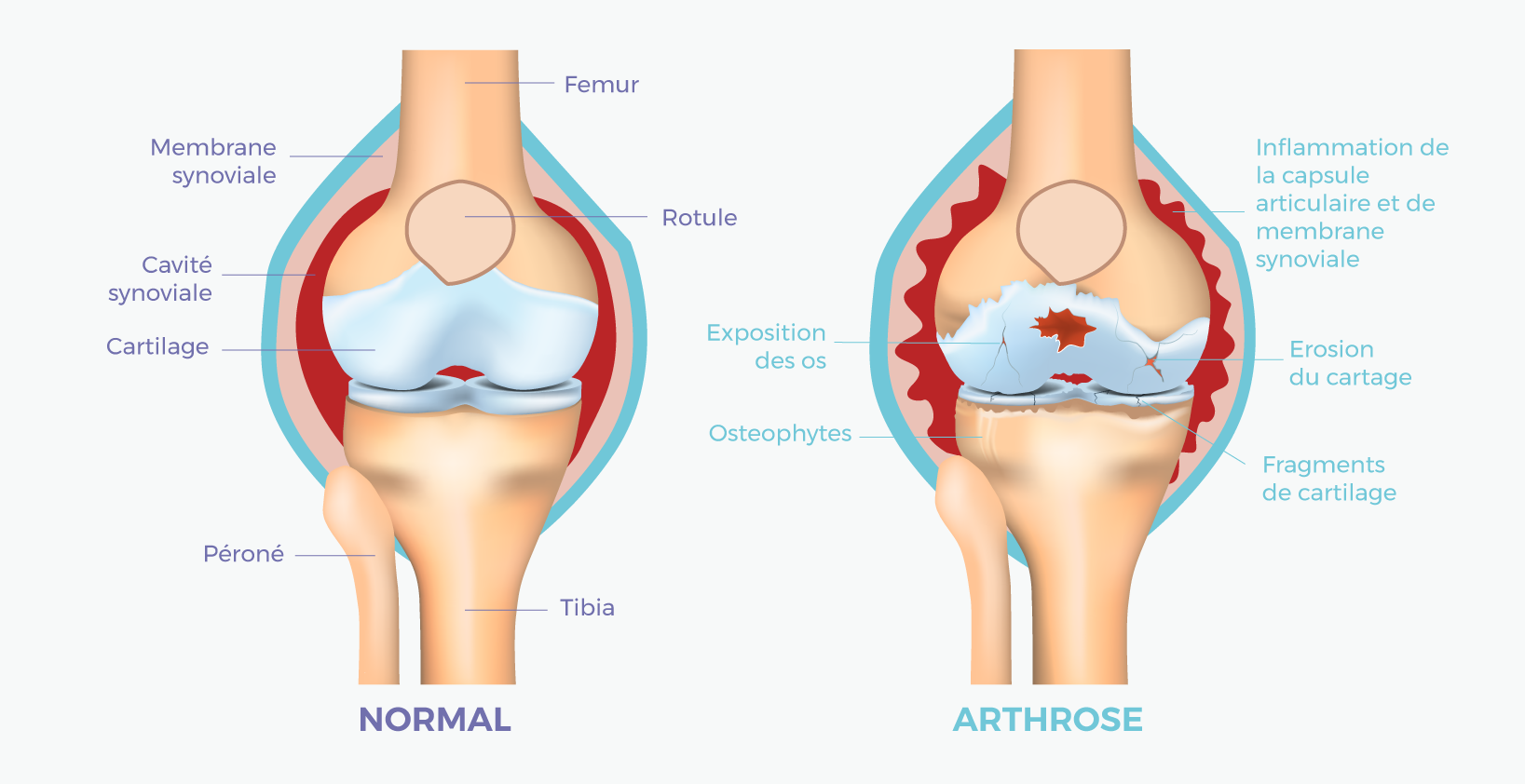
Le mot « arthrose » a longtemps évoqué une mécanique qui s’use. La compréhension actuelle est plus large : l’articulation fonctionne comme un système, et l’arthrose en perturbe l’équilibre global. Le cartilage se dégrade, mais en parallèle l’os sous-chondral se remodèle, la membrane synoviale s’enflamme, les muscles autour s’affaiblissent. Des médiateurs inflammatoires (cytokines, métalloprotéases) apparaissent et accélèrent la dégradation.
Cette lecture change la prise en charge. On n’agit plus seulement sur le cartilage. On agit aussi sur l’inflammation, sur la masse musculaire, sur l’alignement, sur le poids, sur le mouvement.
L’arthrose résulte de l’interaction entre des facteurs individuels et l’histoire de votre articulation
Facteurs articulaires (histoire de l’articulation)
Deux personnes du même âge peuvent présenter des arthroses très différentes, ou pas d’arthrose du tout. C’est l’une des raisons pour lesquelles la prise en charge se construit toujours sur mesure, en lien avec votre médecin généraliste, votre rhumatologue, ou un·e médecin du sport pour les profils sportifs.

Saviez-vous que ?
Une arthrose post-traumatique apparaît en moyenne 8 à 12 ans après une rupture du ligament croisé antérieur ou une lésion méniscale, même opérée. C'est l'une des raisons pour lesquelles la rééducation au long cours et le suivi orthopédique comptent autant que la chirurgie initiale.
Le diagnostic de l’arthrose repose entre autres sur la radiographie. Les études montrent que la douleur n’est pas toujours proportionnelle aux lésions visibles à l’imagerie médicale.
Cela explique pourquoi :
La douleur de l’arthrose est hétérogène : elle dépend de mécanismes biologiques (inflammation locale), mécaniques (le poids), mais aussi neuro-sensitifs (sensibilisation personnelle à la douleur) et psychosociaux.

❝ L’arthrose ne se résume pas à une usure liée au temps. C’est une maladie qui peut apparaître pour des raisons variées, souvent entremêlées : génétique, traumatisme, métabolisme, inflammation. Identifier laquelle prédomine permet d’adapter la prise en charge❞
Chez une partie des patient·e·s, les douleurs persistent malgré une prise en charge bien conduite — activité physique adaptée, kinésithérapie, antalgiques, infiltrations — sur plusieurs mois. C’est ce qu’on appelle l’arthrose réfractaire.
Ce profil n’est pas rare en pratique. L’arthrose regroupe plusieurs phénotypes (post-traumatique, métabolique, inflammatoire, fémoro-patellaire) qui ne répondent pas tous de la même manière aux traitements conventionnels. Et oui : on peut être jeune, sportif·ve, et présenter une arthrose réfractaire — typiquement après des séquelles de traumatisme du genou. Ce n’est ni un échec personnel, ni l’absence de solutions, mais une forme qui demande une approche plus fine.
Bonne nouvelle : des solutions existent pour améliorer le quotidien, retrouver du mouvement, moins de douleur, plus d’autonomie.

Toutes les grandes recommandations internationales (OARSI, EULAR, etc.) placent l’activité physique adaptée comme traitement de première intention, avant même beaucoup de médicaments.
Pourquoi ? Parce que le mouvement agit sur plusieurs niveaux :
Marche, vélo, natation, aquagym, renforcement ciblé, danse, jardinage : la majorité des activités restent accessibles, à condition d’ajuster intensité et progression. Un·e kinésithérapeute peut construire un programme adapté à votre profil.
Les antalgiques, anti-inflammatoires et infiltrations gardent une place utile, mais comme outils ponctuels. À discuter avec votre médecin selon votre profil et vos comorbidités.
Chaque arthrose est unique
L’arthrose ne se guérit pas, mais elle se prend en charge. La stratégie thérapeutique se définit au cas par cas, en fonction du profil clinique. Les informations présentées sur Arthrose Active ont un objectif éducatif et ne remplacent pas un avis médical : le diagnostic, le choix des traitements et leur adaptation relèvent exclusivement d’un professionnel de santé. En cas de douleurs persistantes ou d’aggravation des symptômes, consultez votre médecin.

— Organisation mondiale de la santé. Osteoarthritis. Fact sheet, juillet 2023.
— GBD 2021 Osteoarthritis Collaborators. Global, regional, and national burden of osteoarthritis, 1990–2020 and projections to 2050. The Lancet, 2024.
— Lieberthal J, Sambamurthy N, Scanzello CR. Inflammation in joint injury and post-traumatic osteoarthritis. Osteoarthritis and Cartilage, 2015.
— Kloppenburg M, Berenbaum F, et al. Osteoarthritis: epidemiology, risk factors and pathophysiology. The Lancet Rheumatology, 2024.
— Courties A, Sellam J, Berenbaum F. Osteoarthritis year in review: epidemiology and therapy. Osteoarthritis and Cartilage, 2023.
— Sellam J, Berenbaum F. The role of synovitis in pathophysiology of osteoarthritis. Best Practice & Research Clinical Rheumatology, 2023.
— Aubourg G, Rice SJ, Bruce-Wootton P, Loughlin J. Genetics of osteoarthritis. Frontiers of Medicine, 2025.
— Mandell BF, Lipani J. Refractory Osteoarthritis: Differential Diagnosis and Therapy. Rheumatic Disease Clinics of North America, 1995.
— Dell’Isola A, Recenti F, Giardulli B, et al. Osteoarthritis year in review 2024: epidemiology and therapy. Osteoarthritis and Cartilage, 2024.