Une gêne dans l’escalier. Un genou raide au réveil, pendant deux ou trois minutes. Une douleur diffuse après une longue marche, qui disparaît au repos. Ou peut-être un craquement qui vous a inquiété.
Vous n’êtes pas sûr·e que ce soit sérieux. Vous hésitez à consulter. Vous avez peut-être tapé « douleur genou escalier » dans un moteur de recherche… et vous êtes là.
Cet article passe en revue les symptômes d’une arthrose du genou débutante, les pièges diagnostiques, le parcours de soins en Belgique, et ce que vous pouvez faire dès maintenant.
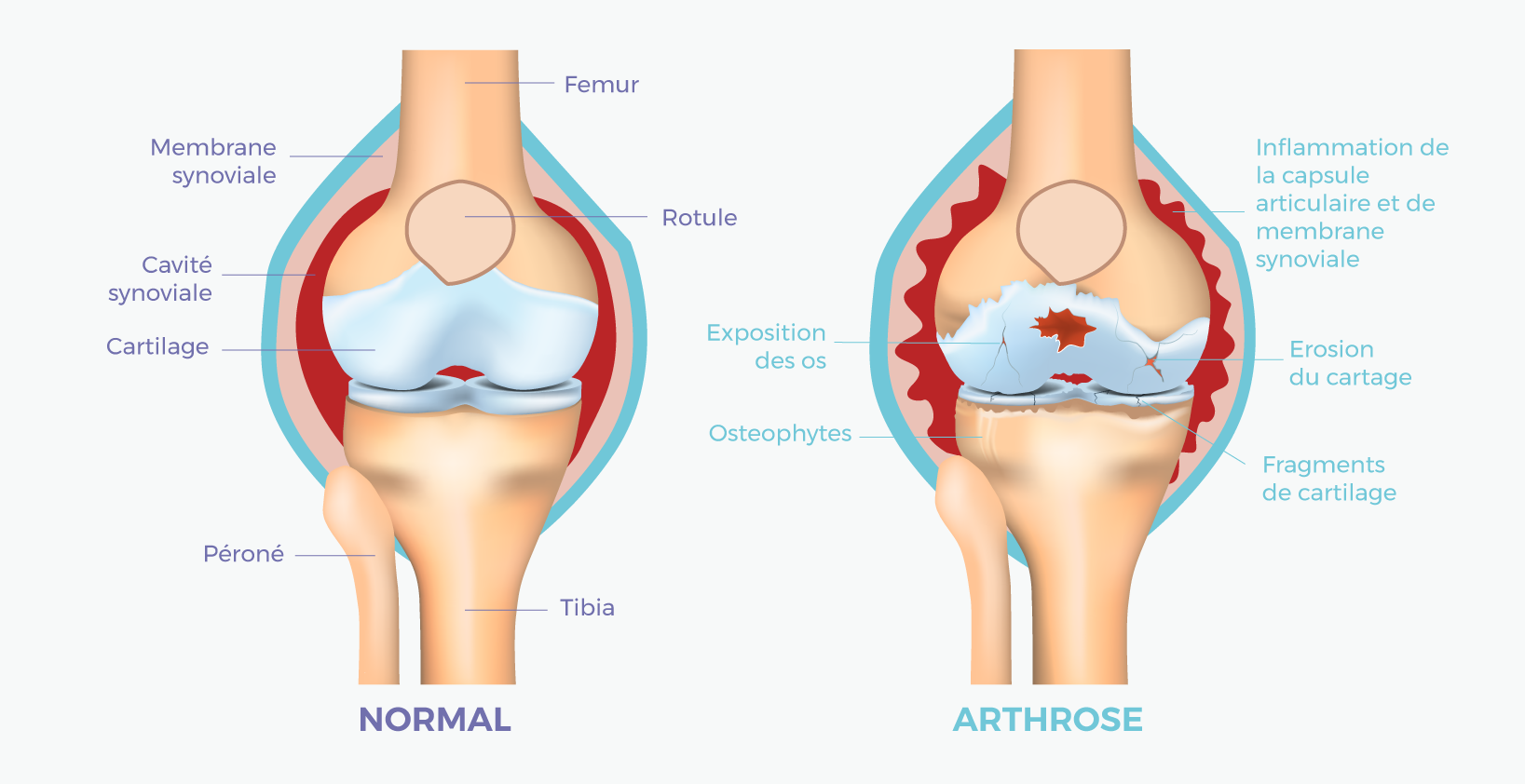
Votre genou est composé de trois compartiments³. Deux se situent entre le fémur et le tibia (compartiments fémoro-tibiaux, interne et externe). Le troisième se situe entre le fémur et la rotule (compartiment fémoro-patellaire). Chaque surface de contact est recouverte de cartilage, un tissu lisse qui permet aux os de glisser l’un contre l’autre sans friction. L’articulation est enveloppée dans une capsule tapissée par la membrane synoviale, qui produit un liquide lubrifiant (le liquide synovial).
L’arthrose du genou — ou gonarthrose — est la dégradation progressive de ce cartilage. Quand il s’amincit, les os commencent à frotter. L’articulation réagit : la membrane synoviale s’enflamme, l’os sous le cartilage se modifie, des excroissances osseuses (ostéophytes) apparaissent3,4.
L’arthrose peut toucher un seul compartiment ou plusieurs. On parle d’arthrose unicompartimentale, bicompartimentale ou tricompartimentale (quand les trois sont atteints). Dans 15 à 20 % des cas, plusieurs compartiments sont touchés simultanément³.
La maladie dépasse le cartilage. L’os sous-chondral, la membrane synoviale, les muscles péri-articulaires sont tous impliqués. La prise en charge actuelle tient compte de cette réalité multifactorielle⁵.

Saviez-vous que ?
L’arthrose du genou touche 2 millions de Belges. Elle concerne 30 % des 65-75 ans, avec une nette prédominance féminine après la ménopause⁶. Dans deux cas sur trois, elle touche les deux genoux4.
L’arthrose du genou s’installe progressivement. Au début, les signes sont discrets. Voici les quatre signes les plus fréquents3,4,9 :
1. Une douleur mécanique
Elle apparaît à l’effort et se calme au repos. Descente ou montée d’escalier, marche prolongée, station debout, passage assis → debout. Elle est rarement présente la nuit, sauf lors des poussées inflammatoires. Si la douleur vous réveille régulièrement en deuxième partie de nuit, le médecin cherchera une autre cause3.

2. Une raideur au réveil
Votre genou est « rouillé » le matin. Il faut quelques minutes pour le «dérouiller». Si cette raideur dure moins de 30 minutes, c’est un profil typique d’arthrose. Au-delà, le médecin recherchera une cause inflammatoire (arthrite, polyarthrite rhumatoïde)1,3.

3. Un gonflement épisodique
Le genou peut gonfler après un effort inhabituel ou lors d’une poussée. C’est un épanchement de liquide synovial. Dans l’arthrose, ce liquide est clair et visqueux (dit « mécanique »), avec peu de globules blancs. Dans l’arthrite, il est trouble et inflammatoire8.
Par contre, un gonflement brutal du genou, un changement de forme, associé à une rougeur ou chaleur autour du genou doit amener à une consultation rapide chez un médecin.

Saviez-vous que ?
43 % des personnes de plus de 40 ans présentent des signes d’arthrose à l’imagerie sans ressentir la moindre douleur. L’inverse existe aussi : des genoux très douloureux avec des radiographies presque normales. La Société Française de Rhumatologie le confirme : « il n’y a pas de relation entre l’importance des lésions radiologiques et l’importance de la douleur »8,10.
Toute douleur au genou n’est pas de l’arthrose. Votre médecin vérifiera3,4,9 :
Après 45 ans, le diagnostic d’arthrose du genou est d’abord clinique. Deux éléments suffisent13 :
L’examen clinique complète le tableau. Le médecin palpe les interlignes articulaires (interne, externe, rotulien), teste la mobilité en flexion et extension, vérifie l’absence de signes inflammatoires, évalue l’axe de la jambe (genu varum ou genu valgum), et recherche un éventuel épanchement (choc rotulien)3,9.
La sévérité radiologique est cotée selon la classification de Kellgren-Lawrence (stades 1 à 4). Mais le stade radiologique ne prédit pas l’intensité de la douleur8.
Deux formes principales
Fémoro-tibiale : la plus fréquente (45-50 % des cas). Douleur diffuse, aggravée par la marche. Diminution progressive du périmètre de marche. Souvent associée à un défaut d’axe (genu varum pour l’atteinte interne, genu valgum pour l’externe)³.
Fémoro-patellaire : 35 % des cas. Douleur à l’avant du genou, déclenchée par les escaliers, l’agenouillement, la station assise prolongée. Fréquente chez les personnes jeunes et actives. Concerne environ 24 % des plus de 40 ans3,11.
Le parcours de soins commence chez votre médecin traitant. Selon votre situation, il vous orientera :
Votre médecin traitant
Premier examen clinique, interrogatoire sur la douleur, prescription de la radiographie, premiers conseils (mouvement, poids, antalgiques si nécessaire). C’est lui qui coordonne la suite et qui oriente vers le spécialiste adapté9.
Le rhumatologue
Spécialiste des maladies articulaires. Il intervient quand le diagnostic est complexe, quand il faut distinguer arthrose et arthrite, quand une infiltration (corticoïdes, acide hyaluronique) est envisagée, ou quand la douleur ne répond pas aux premiers traitements9.
Le médecin physique (spécialiste en médecine physique et de réadaptation)
Spécialité souvent méconnue dans l’arthrose, pourtant très présente dans sa gestion au quotidien. Le médecin physique prend en charge les douleurs articulaires dégénératives, coordonne les programmes de rééducation, et pratique lui aussi des infiltrations — dont la viscosupplémentation. À envisager quand la douleur limite fortement la fonction et que la rééducation seule ne suffit plus, ou en amont d’une décision chirurgicale.
Le chirurgien orthopédiste
Il intervient quand les traitements conservateurs ne suffisent plus. Ses options : l’arthroscopie peut être indiquée dans certains cas spécifiques (corps étranger, lésion méniscale associée), mais n’est plus recommandée en routine dans la gonarthrose, ostéotomie (correction de l’axe de la jambe pour redistribuer la charge), et prothèse de genou (partielle ou totale) quand l’usure est trop avancée⁴. En Belgique, plus de 27 000 prothèses de genou sont posées chaque année6.
Le médecin du sport
Si vous êtes sportif·ve et que la douleur est liée à la pratique. Il connaît les spécificités de l’arthrose chez les personnes actives et peut adapter le programme d’entraînement.
Le·la kinésithérapeute
Renforcement du quadriceps, travail de mobilité, gestion de la douleur par le mouvement. Recommandé en première ligne par toutes les sociétés savantes (OARSI, EULAR, KCE)²⁶.
Le podologue
Si un trouble d’axe du pied contribue à la surcharge du genou. Des semelles orthopédiques peuvent réduire la pression sur le compartiment touché.

❝ Beaucoup de patients arrivent en consultation après avoir laissé traîner. Une gêne dans les escaliers, un genou raide le matin, une douleur après la marche. Ce sont des signes qu’on minimise facilement. Pourtant, à ce stade-là, plusieurs spécialistes peuvent intervenir : médecin traitant, rhumatologue, médecin physique, kinésithérapeute. Chacun a un rôle à jouer, et la chirurgie n’est qu’une option parmi d’autres, souvent bien plus tard. L’activité physique adaptée, elle, fait partie du traitement dès le départ. ❞
L’arthrose du genou est multifactorielle3,4. Certains facteurs sont modifiables, d’autres non :


En attendant votre rendez-vous, quatre choses peuvent déjà aider votre médecin — et votre genou :
Pour en savoir plus sur la maladie :
Les informations présentées sur Arthrose Active ont un objectif éducatif et ne remplacent en aucun cas un avis médical. Le diagnostic, le choix des traitements et leur adaptation relèvent exclusivement d’un professionnel de santé. En cas de douleurs persistantes ou d’aggravation des symptômes, consultez votre médecin ou spécialiste.
