Quand la douleur s’installe, un réflexe apparaît presque toujours : on évite. On limite les escaliers, on annule la sortie vélo, on reporte la reprise du sport. À court terme, ça soulage. À moyen terme, ça aggrave la situation. Cet article explique ce mécanisme — et les approches validées qui permettent d’en sortir.
Quand la douleur dure, le cerveau peut finir par associer le mouvement au danger. Le corps cherche à vous protéger. C’est ce qu’on appelle le modèle de la peur-évitement :
« Si je bouge, j’ai mal. Donc bouger = danger. »
Progressivement, on évite de plus en plus de mouvements. Mais cet évitement a des conséquences¹ :
Ce qui rend le mécanisme tenace, c’est qu’il ne se perçoit pas comme excessif de l’intérieur. Éviter le mouvement semble logique. Comprendre le mécanisme et savoir que l’arthrose n’est pas aggravée par le mouvement adapté est la première étape pour le désamorcer

Plusieurs stratégies permettent de réduire la peur du mouvement. Elles peuvent se combiner:
S’exposer progressivement aux mouvements que l’on évite. Étape par étape, on découvre que la douleur est souvent moins forte que redoutée. Cette réévaluation réduit l’hypervigilance et fait reculer la peur.
Comprendre comment le système nerveux traite la douleur change la perception de menace. La douleur persistante n’est pas toujours liée à des lésions. Elle est modulée par de nombreux facteurs (stress, sommeil, croyances). Cette compréhension facilite la reprise du mouvement.
Un·e psychologue formé·e à la douleur chronique aide à identifier et modifier les pensées et comportements qui entretiennent la peur. Plusieurs mutuelles belges remboursent partiellement les séances dans le cadre de la convention psychologie de première ligne..
Un(e) kinésithérapeute propose des exercices progressifs, dans un cadre sécurisant. Ces exercices rétablissent la confiance motrice et restructurent les croyances liées à la douleur.
Aussi appelées Services d’algologie, ces structures spécialisées prennent en charge les douleurs aiguës, post-opératoires et chroniques de manière multidisciplinaire — médecin algologue, kinésithérapeute, psychologue, parfois sophrologue ou balnéothérapeute. La plupart des hôpitaux universitaires belges en disposent. Renvoi possible par votre médecin généraliste ou rhumatologu

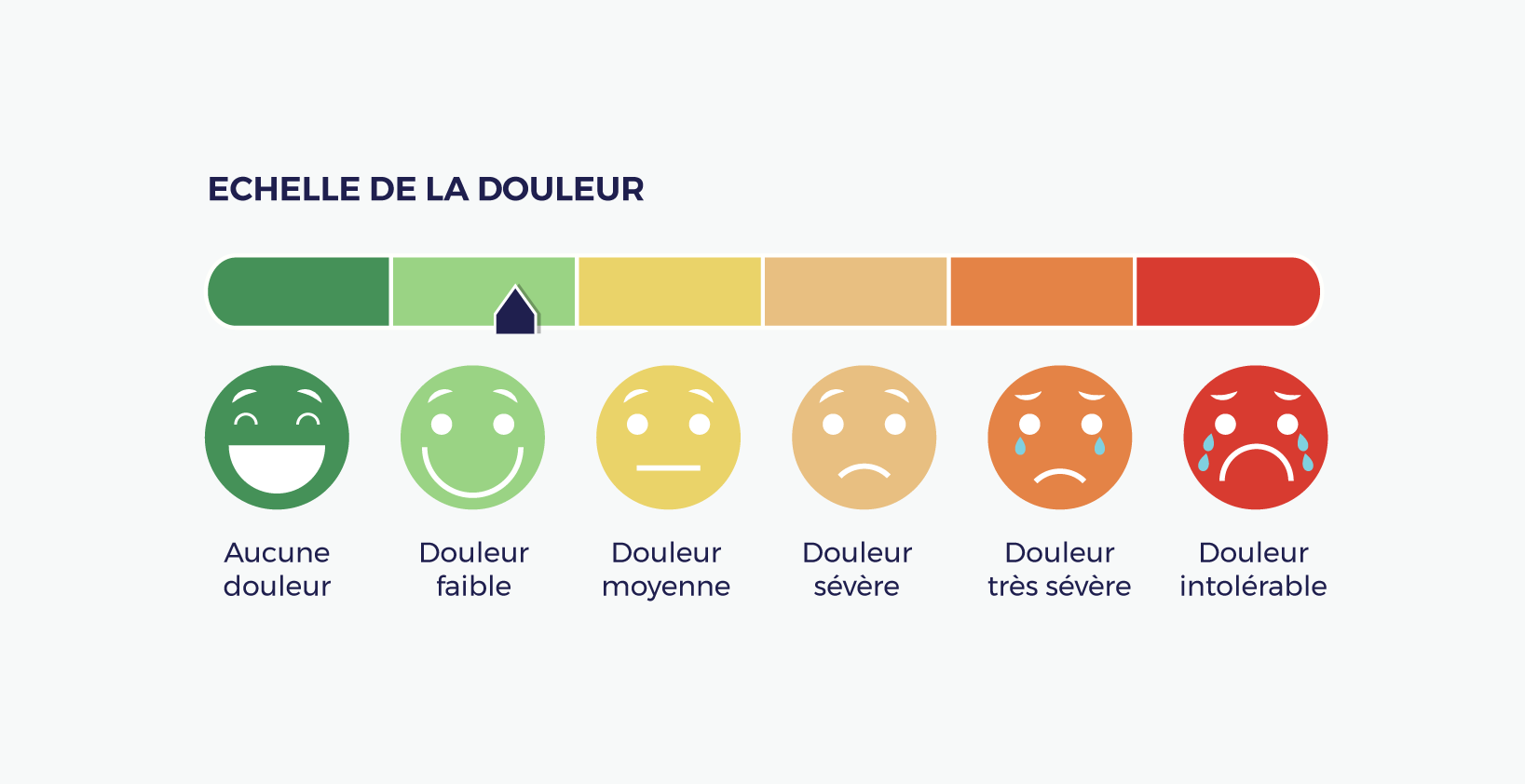
Bouger avec une arthrose suppose un repère fiable pour ajuster l’intensité. Les kinésithérapeutes et médecins du sport utilisent la règle de la douleur, fondée sur trois critères :

Saviez-vous que ?
Après une prothèse totale du genou, environ un·e patient·e sur deux décrit encore une peur résiduelle du mouvement six mois après l'opération³. Cette donnée illustre à quel point la peur peut survivre à la résolution mécanique du problème et pourquoi elle mérite une prise en charge à part entière.
Si la douleur bloque le mouvement malgré une rééducation bien conduite, le dossier mérite d’être réexaminé avec votre médecin ou votre rhumatologue.
Plusieurs options existent en deuxième ligne — adaptation des antalgiques, infiltrations, viscosupplémentation, accompagnement multidisciplinaire .
La recherche belge explore par ailleurs des biomatériaux récents — comme le CM-chitosan, dérivé du champignon de Paris, étudié pour soutenir l’environnement articulaire dans les arthroses où le stress oxydatif limite l’efficacité des traitements habituels. C’est une piste émergente, à discuter avec votre spécialiste.


Reprendre, à son rythme. La peur du mouvement repose sur des mécanismes bien identifiés — anticipation, hypervigilance, apprentissage par évitement — et la recherche montre qu’on peut agir dessus. L’éducation à la douleur, l’exposition progressive, la rééducation encadrée et, quand c’est utile, l’accompagnement psychologique : ces approches ne sont pas alternatives, elles sont complémentaires.
La régularité compte plus que l’intensité. Quelques exercices, plusieurs fois par semaine, tenus dans la durée, ont des effets mesurables sur la douleur, la mobilité et la confiance motrice. Le démarrage gagne à être accompagné par un kinésithérapeute ou un médecin du sport, ou les deux.
Chaque arthrose est unique. L’arthrose ne se guérit pas, mais elle se prend en charge. La stratégie thérapeutique se définit au cas par cas, en fonction du profil clinique. Les informations présentées sur Arthrose Active ont un objectif éducatif et ne remplacent pas un avis médical : le diagnostic, le choix des traitements et leur adaptation relèvent exclusivement d’un professionnel de santé. En cas de douleurs persistantes ou d’aggravation des symptômes, consultez votre médecin.

— Lozano-Meca J, et al. Association of kinesiophobia with pain, disability and functional limitation in knee osteoarthritis. Geriatric Nursing. 2024;60:481-490.
— Bordeleau M, et al. Treatments for kinesiophobia in people with chronic pain: a scoping review. Frontiers in Behavioral Neuroscience. 2022;16.
— Du X, et al. Prevalence and influencing factors of kinesiophobia after total knee arthroplasty. Journal of Orthopaedic Surgery and Research. 2025;20:332.
— Kloppenburg M, Berenbaum F, et al. Osteoarthritis. The Lancet. 2025;405(10472):71-85.
— Hurley M, et al. Exercise interventions and patient beliefs for people with hip and knee osteoarthritis. Cochrane Database of Systematic Reviews. 2018;4(4):CD010842.
— Knapik A, et al. Kinesiophobia — introducing a new diagnostic tool. Journal of Human Kinetics. 2011;28:25-31.
— Santi M, et al. Assessment and treatment of patients with kinesiophobia: a Delphi consensus. Journal of Novel Physiotherapy and Rehabilitation. 2022;6(2):023-028.
— Van Overschelde P, et al. Twelve-month efficacy of carboxymethyl-chitosan in refractory knee osteoarthritis: a randomized controlled trial (PIONEER). Osteoarthritis and Cartilage Open. 2025;7:100605.]